共病
概念
指一个人同时合并两种或两种以上的慢性病,又称慢性病共存或者多病共存;这些疾病可能同时存在,或者在一个疾病的发展过程中出现另一种疾病。共病现象在老年人群中更为常见,且与年轻人的共病相比,老年共病通常更为复杂,除了常见慢性疾病外,还涵盖了老年综合征,例如头晕、谵妄、认知障碍、衰弱、肌少症、失眠、疼痛、尿便失禁、便秘、跌倒、吞咽障碍等也属于共病范畴。识别共病非常重要,因为疾病间可相互影响,使治疗处理更为复杂或导致患者预后不佳。
常见人群
老年人:随着年龄的增长,慢性疾病的风险增加。
患有慢性疾病:如心脏病、糖尿病、高血压等慢性疾病患者。
免疫系统受损:如HIV/AIDS患者、接受免疫抑制治疗的人等。
生活方式不健康:不良的饮食习惯、缺乏锻炼、吸烟和过度饮酒等。
危险因素
包括但不限于:
遗传因素:家族史可能是多种疾病的重要因素。
生活方式:不健康的饮食、缺乏运动、吸烟和饮酒等都是慢性疾病的危险因素。
社会经济因素:可能产生医疗服务获取不足、教育水平低、居住环境差等问题,影响健康状况。
环境因素:暴露于有害物质、污染或极端气候等可能增加特定疾病的危险。
年龄:某些疾病随着年龄的增长而增加。
心理社会压力:长期的压力、焦虑和抑郁等心理健康问题可能导致身体健康问题。
防治策略
对患者进行全面评估,采用全面的治疗方法,并在治疗计划中综合考虑所有相关的健康状况。
鼓励采取健康的生活方式以预防慢性疾病的发展。
高血压病
概念
是以体循环动脉压升高为主要临床表现的心血管综合征,原发性高血压是心脑血管疾病最重要的危险因素。
危险因素
包括不健康的饮食习惯(如高盐饮食)、肥胖、缺乏体育锻炼、过度饮酒、吸烟、遗传倾向以及应激状态等。
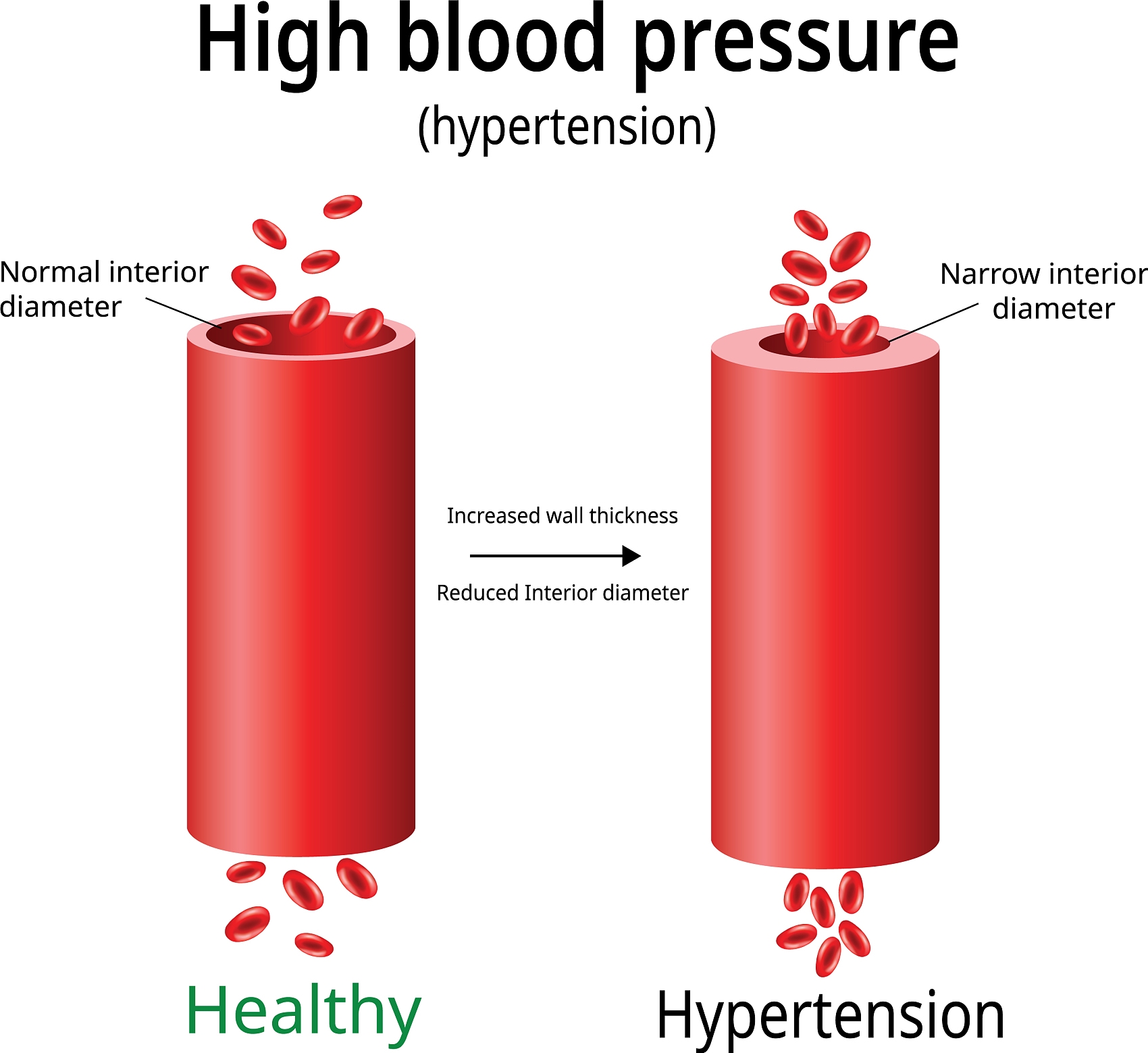
临床表现
可长期无明显症状,当出现临床症状时,常见的有头痛、眩晕、心悸、疲劳,严重时可导致心脏病、脑卒中、肾脏疾病等并发症。
治疗与护理要点
药物治疗:严格遵守医嘱服药,定期监测血压并及时观察与反馈药物副作用。
生活方式调整:低盐低脂饮食、维持健康体重、戒烟限酒、规律的有氧运动。
心理护理:采用放松技巧和心理咨询等手段来减轻压力,保持积极心态。
并发症预防:通过控制血压来保护心血管和肾脏,减少并发症风险。
糖尿病
概念
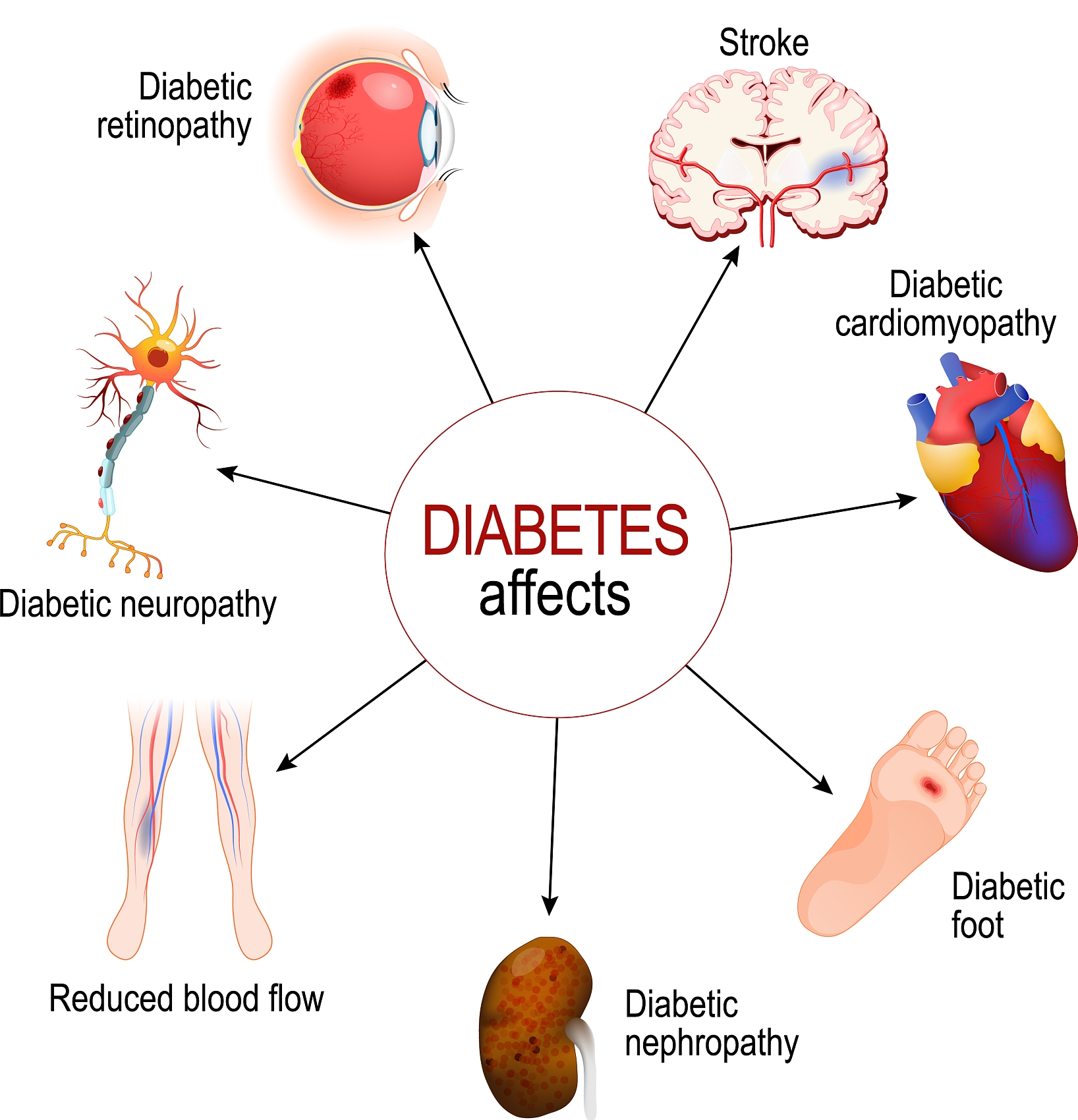
是一组由多种病因引起的以慢性高血糖为特征的代谢性疾病,是由于胰岛素分泌和(或)利用缺陷所引起。
危险因素
遗传、肥胖、不健康的饮食习惯、缺乏运动和年龄增长等。
临床表现
经常感到口渴、频繁排尿、极度饥饿、体重减轻(主要是1型糖尿病)、疲劳、视力模糊以及伤口愈合缓慢。如果不加控制,长期高血糖可能会导致严重的健康问题,包括心脏病、脑卒中、神经损伤、糖尿病肾病以及糖尿病视网膜病变等。
治疗与护理要点
药物治疗:根据医嘱使用胰岛素或口服降糖药,监控血糖水平以调整剂量。
生活方式调整:遵循均衡饮食计划,定时进行体力活动,维持健康体重,戒烟限酒。
心理护理:自我监测血糖,保持血糖在推荐范围内。
并发症预防:定期检查以早期发现和治疗眼、肾、神经等可能的并发症。
自我管理:增强糖尿病相关知识,学习自我管理技能,包括正确使用血糖监测设备和药物。
脑血栓形成
疾病简介
脑血栓形成属于缺血性脑卒中,可引起一系列局限性神经功能障碍的症状,如偏瘫、偏身感觉障碍、言语不利等。病情严重者可以迅速恶化,出现意识障碍,甚至发生脑疝,危及生命。
病因
脑血栓可由多种因素导致。
脑血管病变:高血压、动脉硬化等;
血液成分改变:高血脂、高血糖等;
血流动力学改变:低血压、心动过缓等;
其他:不良生活习惯和遗传性疾病。
发病机制
动脉壁病变的基础上(脑动脉粥样硬化),脑动脉主干或分支管腔狭窄、闭塞或形成血栓,造成该动脉供血区局部脑组织血流中断而发生缺血、缺氧性坏死,引起偏瘫、失语等神经症状和体征。
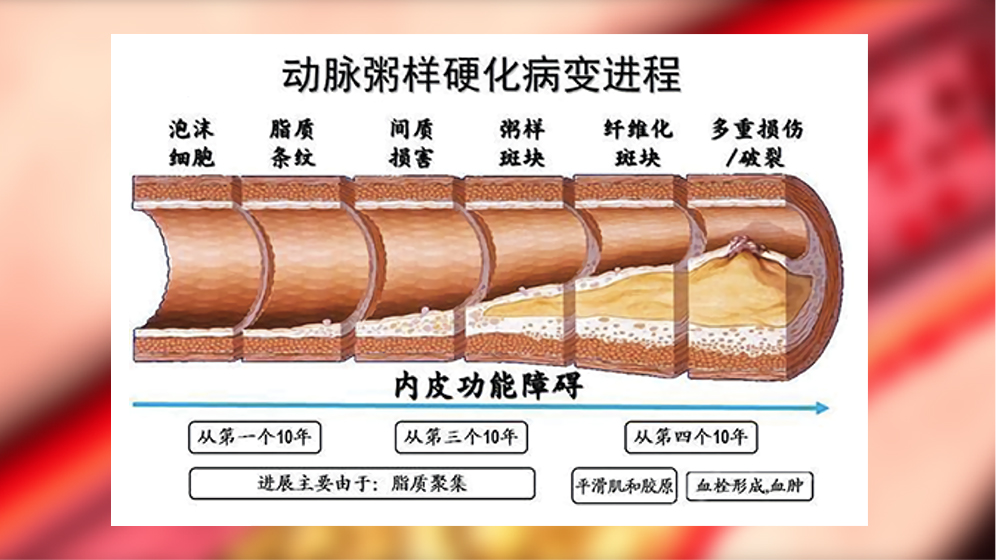
临床特点

常见人群多见于50岁以上有动脉粥样硬化、高血压、高血脂、糖尿病者
起病情况安静或休息状态发病,部分患者发病前有前驱症状或TIA发作;起病缓慢,发病后10小时或1~2天达高峰
临床表现与梗死部位、受损区侧支循环等情况有关;以局灶定位症状为主(偏瘫、失语、偏身感觉障碍和共济失调等);可有全脑症状(头痛、呕吐、意识障碍等)
紧急识别
快速评估推荐Befast卒中早期识别工具快速识别卒中事件的发生。
B(Balance)代表平衡或协调能力丧失,突然出现行走困难;
E(Eyes)代表突发的视力变化,视物困难;
F(Face)代表面部不对称,口角歪斜;
A(Arms)代表手臂突然无力感或麻木感,通常是出现在身体一侧;
S(Speech)代表言语困难、理解困难;
T(Time)代表时间,上述症状可能意味着出现中风,立即启动医疗抢救,开通卒中绿色通道。
紧急处理与治疗
通过改善脑部血液循环、减轻脑水肿、防止出血和减小梗死范围等措施,减轻患者的症状并预防并发症的发生。
确认诊断
最常用的是计算机断层扫描(CT)或磁共振成像(MRI),确认脑血栓的存在,并评估脑组织的损伤程度。
立即开始治疗
静脉溶栓:如果患者在发病后3~4.5小时内到达医院,且没有禁忌症(如凝血功能障碍等),可立即开始静脉溶栓治疗(通常使用组织型纤溶酶原激活剂,tPA)。
介入治疗:如支架取栓。对于大血管阻塞的患者,如果在发病后的一定时间内(一般是6~24小时,具体取决于血栓的位置和患者的具体情况)到达医院,可以考虑进行支架取栓术。
管理危险因素和支持性治疗
管理血压:高血压是卒中后常见的问题,需要严格监测和控制血压,以减少脑水肿和进一步损伤的风险。
维持血糖稳定:高血糖或低血糖都可能加剧脑损伤,需要密切监测血糖水平,并进行调整。
防止并发症:包括预防肺部感染、深静脉血栓形成等。
支持性治疗:使用神经保护药物,维持电解质平衡、防止高热等支持性治疗措施。
脑缺血再灌注损伤
概念
脑缺血再灌注损伤(cerebral ischemia-reperfusion injury,CIRI):指当脑部的血液供应突然中断发生脑缺血,导致脑细胞受到损伤甚至死亡,当脑血液供应中断后再次恢复时也可能对脑细胞产生较大的损伤。临床上,CIRI常见于溶栓术后。
影响因素
缺血时间:时间越长,损伤越重;
需氧程度:对氧的依赖程度越高,损伤越重;
侧支循环:形成与开放越早,损伤越轻;
再灌注条件:灌注液的压力、温度、pH和Ca2+、Na+、K+、Mg2+含量。
临床表现
脑缺血再灌注损伤最主要表现是脑水肿和脑细胞坏死。
脑水肿:脑的能量储备低,主要依赖于葡萄糖的有氧氧化。缺血时,脑组织 ATP迅速减少,膜上能量依赖的离子泵功能障碍,细胞内高 Na'等促使脑细胞水肿、脑组织间水肿发生。
脑细胞坏死:脑组织是一个富含磷脂的器官,再灌注后 ROS 大量生成,在脑组织中发生了较强的脂质过氧化反应,使膜结构破坏,线粒体功能障碍,细胞骨架破坏,细胞凋亡、坏死。
发生机制
发生机制尚未完全阐明,可能与以下因素有关。
- 自由基增多
- 细胞内钙超载
- 白细胞激活
- 微血管功能障碍
谵妄
简介
谵妄(delirium)由多种原因引起的一种暂时性的急性精神紊乱,以出现意识障碍和认知功能改变为特点,表现为定向障碍,幻觉,焦虑,语言不连贯,不安及妄想等。这些表现在极短时间内发生(通常几小时或几天),病情波动,呈现日轻夜重(俗称日落现象),一般持续几天,但也可以延续几周甚至几个月,多数可以恢复。
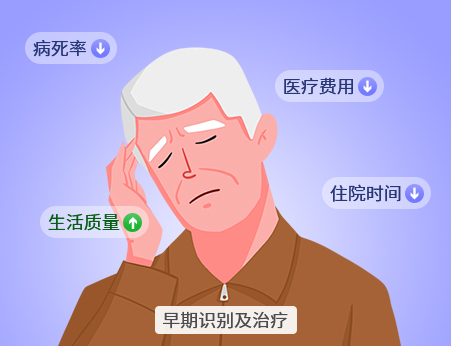
谵妄在老年群体中发病率较高,常被漏诊和误诊。谵妄的早期识别和及时治疗,可大大降低患者的病死率和住院时间,改善预后,减少认知功能的损害,提升患者的生活质量,具有重要的临床意义。
危险因素
躯体因素、精神因素、医疗因素和药物因素是谵妄常见的四大危险因素。其中最常见的危险因素是患者合并痴呆或存在认知功能下降的情况。根据不同的类别又将其划分为易患因素和诱发因素。
| 分类 | 易患因素 | 诱发因素 |
|---|---|---|
| 躯体因素 | 高龄、严重疾病、多病共存、视力或听力受损、营养不良、脑卒中病史、低白蛋白水平 | 应激、缺氧、疼痛、排尿或排便异常代谢、电解质和内分泌紊乱感染 |
| 精神因素 | 认知功能障碍和/或痴呆、睡眠剥夺 | 脑卒中、中枢神经系统病变加重 |
| 医疗因素 | 术前电解质紊乱、术前脱水 | 手术及麻醉、身体约束、侵入性操作、入住重症监护病房、频繁更换病房 |
| 药物因素 | 酒精滥用、入院前多药共用、入院前抗精神药物使用 | 多药共用、使用抗精神药物、使用抗胆碱药物、阿片类药物 |
谵妄的临床表现及分型
临床核心症状:意识模糊、注意力障碍、广泛的认知功能损害、思维紊乱。
谵妄的分型:活动增多型、活动减少型、混合型。
-
活动增多型
反应性升高、烦躁不安、活动过多、恐惧及易怒等。
-
活动减少型
反应性降低、活动减少、淡漠、言语贫乏、面无表情及嗜睡等。
-
混合型
同时或相继出现活动增多型和活动减少型的一些特征。
谵妄筛查及评估

目前国际通用的谵妄诊断标准为美国精神病学会发布的《精神障碍的诊断与统计手册》第5版,但使用较复杂,常限于精神专科使用。
非精神专科医护人员可采用Confusion assessment method (CAM)、Delirium observation screening scale (DOSS)、Delirium rating scale (DRS)、Memorial delirium assessment scale (MDAS)等量表评估。这些量表均具有较高的诊断价值,特别是CAM是目前使用最广泛和最有效的谵妄筛查工具。重症监护病房意识别模糊评估量表(CAM-ICU)是在CAM量表基础发展而来,适用于ICU患者无法言语配合时使用。
谵妄的预防及护理
针对危险因素进行多学科综合预防。主要护理措施包括:
危险因素评估
评估引起谵妄的危险因素,积极治疗原发病,解除谵妄诱发因素,做好基础护理,动态评估谵妄转归。

谵妄症状护理
降阶梯技术:针对活动增多型谵妄患者,医护人员应首先采取语言性和非语言性的降阶梯沟通技术去安抚并控制紧急状态。
药物护理:当降阶梯方法处理无效时考虑使用药物,最常使用的药物是氟哌啶醇和奥氮平。用药时应充分评估药物禁忌人群,做好监测和护理。
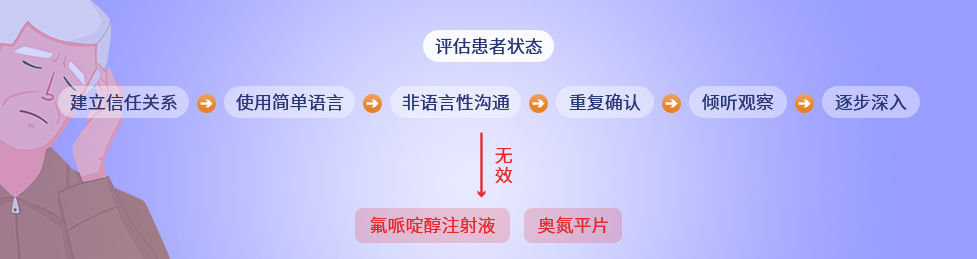
保证患者安全
活动增多型谵妄患者易发生自伤、坠床、拔除管道或伤及他人等,症状干预无效或药物未起效时,可考虑保护性约束,但应慎用。活动减少型谵妄应注意唤醒干预。医护人员应密切监测患者生命体征及生理指标,做好抢救器械和急救药品的准备。
心理护理
细心观察并提供相应的心理支持与护理,尽可能满足患者的情感需求。
健康指导
常见危险因素、预防指导、谵妄发作时家属照护重点及注意事项。
老年综合征
概念
老年综合征(geriatric syndrome,GS)-指老年人因老化、多种疾病或多种原因(如衰弱、失智和感官以及运动功能障碍等)导致同一临床表现的非典型症状或非特异性症候群。
常见老年人综合征包括:跌倒、衰弱、吞咽障碍、口腔干燥、营养缺乏、尿失禁、便秘、疼痛、视觉障碍、听觉障碍、谵妄、睡眠障碍、多重用药等。
老年综合征的特点
以老化为背景:老年综合征随年龄的增加,在老年人群中发生率增加。
非特异性,交互作用:老年综合征非特异性症状可为其他老年综合征的危险因素。
多因一果:多种疾病或原因导致同一症状。
不明确的疾病、不是致命性症状;对日常生活的妨碍是由小到大。
衰弱
概念
指一组由机体退行性改变和多种慢性疾病引起的机体易损性增加的老年综合征。其核心是老年人生理储备下降或多系统异常,外界较小刺激即可引起负性临床事件的发生。
护理评估
老年综合评估(GGA)是进行老年人衰弱管理的重要策略,具体包括:健康史、衰弱状态、辅助检查和心理-社会状况的评估,其中衰弱辅助检查的评估项目有Fried衰弱综合征标准、衰弱指数(frailty index,FI)、FRALL量表等。衰弱管理的亚太临床实践指南中强烈建议使用有效的测量工具识别衰弱程度。
护理评估
一般护理:日常生活中保证老年人摄入充足的营养物质;合理运动,采用渐进的、个性化的体育活动计划;预防跌倒。
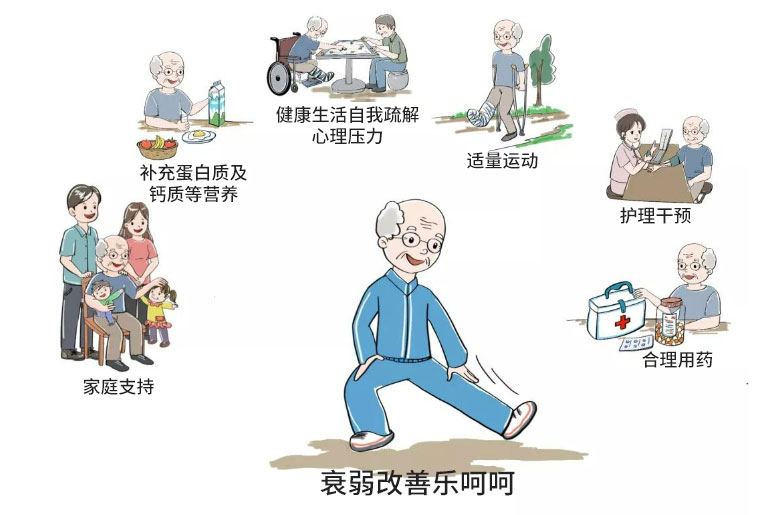
疾病护理:关注潜在的、未控制的、终末期疾病继发的衰弱,积极治疗基础疾病。
用药护理:加强用药护理,妥善管理老年人共病与多重用药。
心理调适及认知功能干预:减少老年人社会经济和环境中的应激源,促进心理调适与认知功能干预,延缓衰弱的进展。
综合管理模式:以患者为中心,强调多学科团队合作,对衰弱老人进行老年慢性疾病、老年综合征的评估与综合管理。
健康指导:包括运动锻炼、营养、心理调适等方面的健康指导。
吞咽障碍
概念
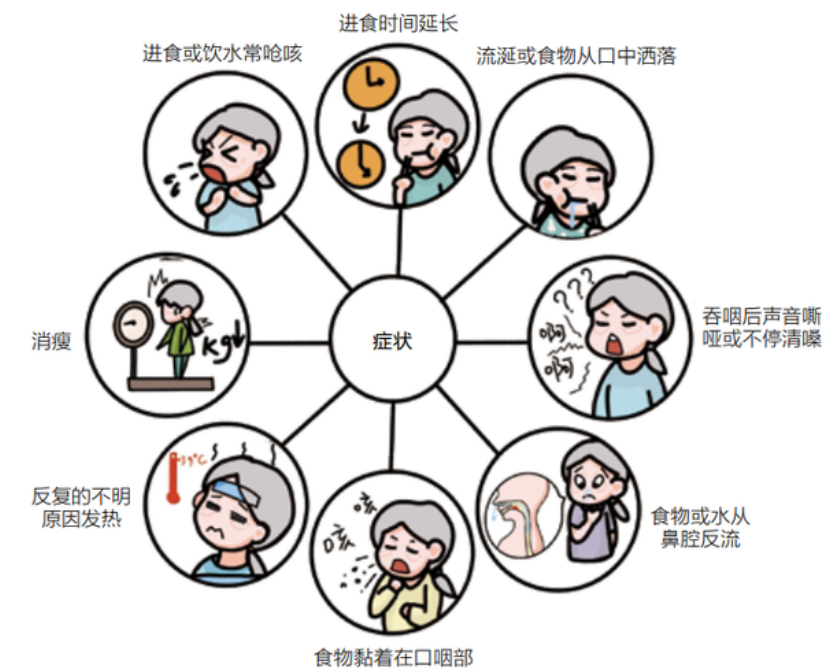
又称吞咽功能低下、吞咽异常或吞咽紊乱,是指食物或液体在从口腔到胃的运送过程中发生障碍,常伴有咽部、胸骨后或食管部位的梗阻停滞感,是临床常见的老年综合征之一。吞咽障碍可引起厌食、营养不良、脱水、吸入性肺炎、窒息,甚至死亡。如下图所示为吞咽障碍常见症状。
风险评估与识别
生理因素:年龄;疾病因素;药物因素;进食因素:体位、方式、食物种类等;口腔状况;自理能力;其他:如人工喂食等。
护理评估
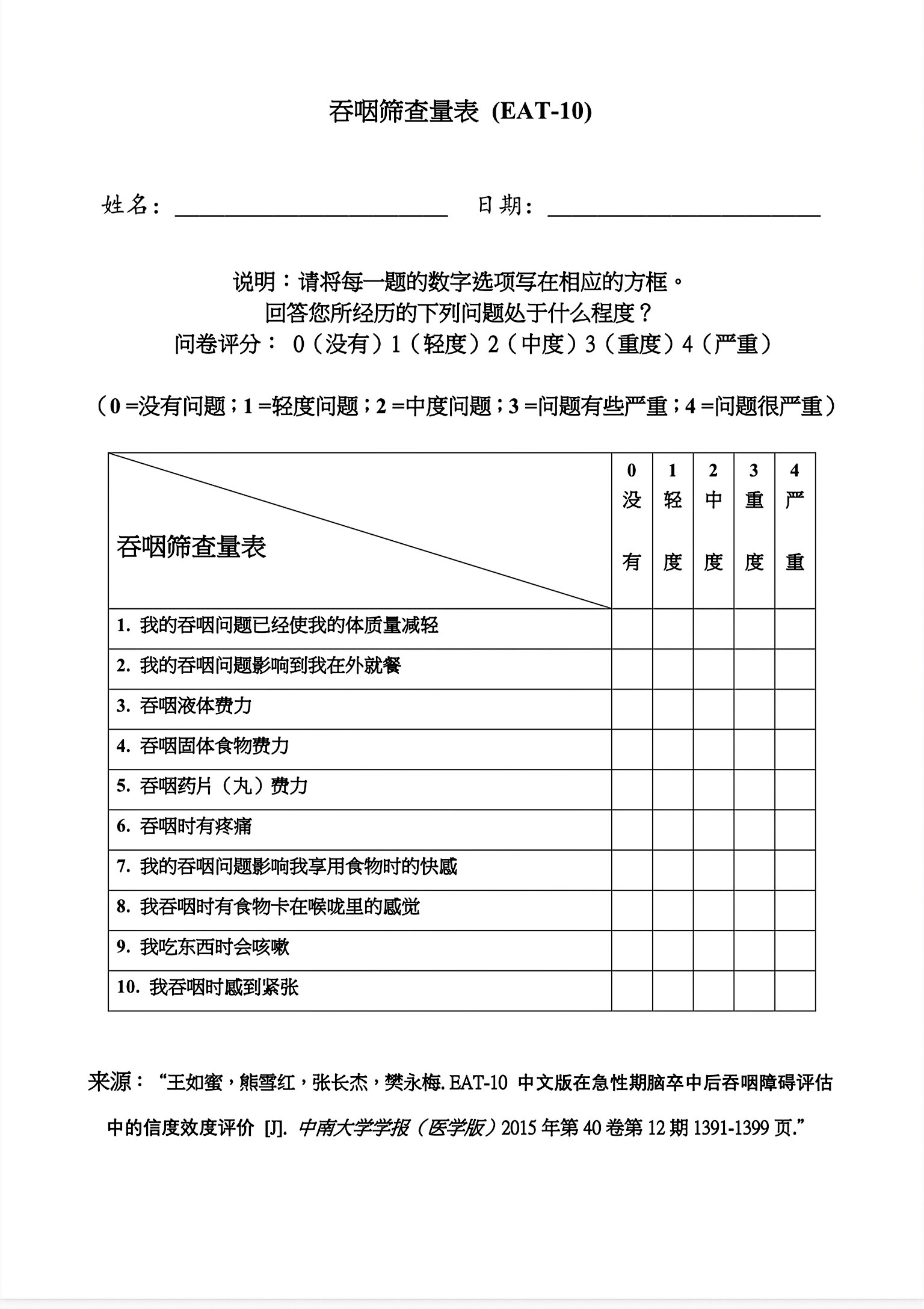
护理评估不仅只是关注误吸等并发症,应侧重于病人吞咽的安全性,为制订照护计划提供依据。具体可从健康史、吞咽障碍的状况、辅助检查、心理-社会状况进行评估。其中健康史评估中要求入院后所有老年病人进食或进饮之前都应进行吞咽功能障碍筛选,可用于筛选的常用检查有:洼田饮水试验、EAT-10吞咽障碍筛查表(见本页插图,用于快速识别吞咽障碍风险)、反复唾液吞咽试验、改良饮水试验、多伦多床旁吞咽筛查试验等。另对于吞咽障碍的老年人还需进行摄食评估、进餐习惯评估、营养风险评估等评估,以帮助患者提供饮食护理计划。
护理措施
吞咽障碍通常通过改变饮食、进食姿势或代偿技巧以及管饲等进行处理。如在使用补偿技术中,建议老年人进行吞咽时嘴巴闭合和使用身体前倾、头部向前的姿势进食。积极的吞咽功能锻炼可以提高吞咽功能,同时结合营养干预提升老年人生活质量及进食安全。
抑郁情绪
概念
为短暂和轻微的情绪状态,虽然情绪低落、沮丧、失去动力,但不会过度干扰日常活动,也不会引起持久、广泛的症状。常因近时间内在生活或工作中突发事件,或是身体不适等触发的一种不舒适的感觉。
护理评估
老年抑郁情绪可从健康史、临床表现、辅助检查、心理-社会状况四个方面进行评估,也可通过各类抑郁量表排除老年抑郁症后获得诊断。常见的辅助检查量表有:老年抑郁量表(GDS)、流调中心用抑郁量表(CES-D)、汉密顿抑郁量表(HAMD)、Zung抑郁自评量表(SDS)等。
护理措施
释放压力:如适量运动、看喜剧、倾诉、哭泣、大喊大叫等方法都可调节抑郁情绪。
合理营养,规律作息。
多参加社交活动:多参加集体活动,在和他人交往的过程中老年人更自信,更会管理自己的情绪。
寻求心理医生帮助:如果抑郁情绪比较严重,一直无法调整可能会发展成为老年期抑郁症。这种情况应该去正规的医院看心理医生。